Наш опыт фиксации заднекамерной ИОЛ после факоэмульсификации катаракты, осложненной нарушением каспульной поддержки хрусталика. Клинические случаи.
Описаны клинические случаи фиксации заднекамерной интраокулярной линзы (ИОЛ) после факоэмульсификации катаракты, осложненной нарушением капсульной поддержки хрусталика. Показана эффективность и малая травматичность разработанного авторами метода фиксации, при котором узел, фиксирующий ИОЛ, расположен в парацентезе роговицы.
Клинические случаи. Российский офтальмологический журнал. 2018;
В помощь практическому врачу
Согласно действующим рекомендациям, клинические особенности катаракты обосновывают выбор оптимальной модели интраокулярной линзы (ИОЛ) в каждом отдельном случае с учетом возраста пациента и сопутствующей патологии глазного яблока. Стандартом фиксации ИОЛ является ее расположение в капсульной сумке, что исключает контакт линзы с реактивными структурами глаза и позволяет добиться максимальных зрительных функций.
Альтернативные виды фиксации линз (в углу передней камеры, за радужку, в зрачке, в цилиарной борозде и др.) используют в осложненных случаях или при нестандартном течении факоэмульсификации катаракты (ФЭК). Применительно к последнему положению необходимо отметить, что, по данным литературы, распространенность слабости связочного аппарата у пациентов с катарактой составляет от 15 до 20 %, кроме того, примерно у 20 % пациентов имеются скрытые нарушения связочного аппарата хрусталика, которые не всегда удается выявить в предоперационном периоде. Дефекты волокон цинновой связки, выявленные уже на операционном столе, нередко заставляют хирурга менять тактику операции и срочно решать проблему выбора ИОЛ с адекватной в данной ситуации фиксацией [1].
К настоящему моменту в литературе описаны следующие методы коррекции осложненной афакии, при которых невозможна стандартная внутрикапсульная фиксация ИОЛ, в зависимости от расположения линзы в глазу:
- переднекамерная
- иридокапсулярная
- заднекамерная с фиксацией в цилиарную борозду.
Каждому из данных методов фиксации присущи свои преимущества и недостатки. В частности, следует подчеркнуть, что метод фиксации ИОЛ в углу передней камеры глаза нежелателен при наличии патологии роговицы и глаукомы.
Фиксация ИОЛ к радужке может сопровождаться повышенным риском развития атрофии радужки, воспалительной реакцией в послеоперационном периоде вследствие постоянного раздражения ткани радужки, а также развитием геморрагических осложнений.
В связи с этим наиболее распространенным и физиологичным методом фиксации ИОЛ признается заднекамерная.
В последнее время появились работы, посвященные оптимальному методу имплантации физиологичных заднекамерных ИОЛ пациентам, у которых отсутствует задняя капсула хрусталика, которые схематично могут быть объединены в две основные группы:
- подшивание ИОЛ к радужке или транссклеральное
- подшивание ИОЛ под склеральным лоскутом [2–4].
В то же время, по данным литературы, эти методы могут явиться причиной различных осложнений (влияние на зрачковую функцию, прорезание и экстернализация склеральных швов, дислокация ИОЛ и др.), что определяет актуальность разработки новых методических подходов к фиксации заднекамерной ИОЛ после ФЭК, осложненной нарушением капсульной поддержки хрусталика.
Клинический случай 1. Пациент Б-ов., 68 лет, поступил с диагнозом: «Артифакия; дислокация ИОЛ с сублюксацией в стекловидное тело правого глаза. Незрелая катаракта левого глаза». Из анамнеза заболевания известно, что 3 мес назад пациент был прооперирован по поводу катаракты правого глаза с имплантацией ИОЛ.
При выписке острота зрения правого глаза — 1,0. За неделю до осмотра пациент получил легкую травму головы, зрение правого глаза резко ухудшилось. Во время предоперационного осмотра острота зрения правого глаза — 0,03 с корр. sph.+12,0 D = 0,9. Поле зрения и внутриглазное давление (ВГД) в пределах нормы, глазное дно — без грубой патологии. Пациент был прооперирован по следующей предложенной авторами методике фиксации ИОЛ.
В предоперационном периоде с помощью мидриатиков расширен зрачок на правом глазу. Выполнена стандартная обработка операционного поля антисептиком. Установлен векорасширитель. Выполнена местная анестезия путем инстилляции анестетиков, акинезия верхней прямой мышцы. С помощью алмазного ножа сделано 2 оппозиционных парацентеза шириной 1 мм на 2 и 8 ч и туннельный разрез роговицы 1,5 мм вдоль верхнего лимба на 11 ч. В переднюю камеру введен вискоэластический раствор. Через оппозиционные разрезы хирургическим крючком ИОЛ выведена в переднюю камеру глаза.Через разрез на 11 ч выполнена передняя витрэктомия с удалением остатков капсульного мешка. Гаптические элементы ИОЛ поочередно выведены в оппозиционные парацентезы.
Для фиксации ИОЛ использована нить 10-0 Prolene на двух иглах. В проекции иридоцилиарной борозды в 2,5 мм от лимба на 8 ч транссклерально без рассечения конъюнктивы выполнен вкол одной из прикрепленных к нити игл с прохождением ее через всю плоскость зрачка и выколом из склеры и конъюнктивы с помощью инсулиновой иглы-проводника 23-го калибра в 2,5 мм от лимба на 2 ч.
С помощью хирургического крючка в основной роговичный разрез выведена нить с последующим ее рассечением. Каждый свободный конец нити выведен в соответствующий оппозиционный парацентез и фиксирован к соответствующему гаптическому элементу линзы. Затем ИОЛ с помощью крючка-разворотника перемещена за радужную оболочку глаза. Линза центрирована в плоскости зрачка путем соответствующего подтягивания нитей, одним концом фиксированных к гаптическим элементам ИОЛ.
Иглой точно в месте выкола из оболочек глаза на 8 ч в проекции иридоцилиарной борозды осуществлен повторный вкол, с проведением иглы интрасклерально, а затем сквозь обе губы соответствующего парацентеза и выходом из роговицы полностью. Затем, проколов роговичную оболочку точно в месте ее выкола, иглу провели интракорнеально, несколько меняя угол обратного хода, с выколом в соответствующий парацентез. Из нити с иглой на конце и выведенной из парацентеза с помощью хирургического пинцета небольшой петли идущей от ИОЛ нити сформирован интракорнеальный узел. Обрезанные концы нитей погружены в слои роговицы. Аналогичным образом фиксирован гаптический элемент ИОЛ на 2 ч. Края парацентезов и основного разреза герметизированы с помощью гидратации сбалансированным физиологическим раствором. Под конъюнктиву введен раствор антибиотика. Наложена асептическая повязка.
Операция и послеоперационный период протекали без осложнений.
Острота зрения на 2-й день после операции — 0,9 н/к, при осмотре через неделю — 1,0. Поле зрения — в пределах нормы, ВГД — 18 мм рт. ст., на глазном дне без изменений. Схематичное изображение основных этапов оригинальной методики фиксации заднекамерной ИОЛ представлено на рисунках 1, 2.
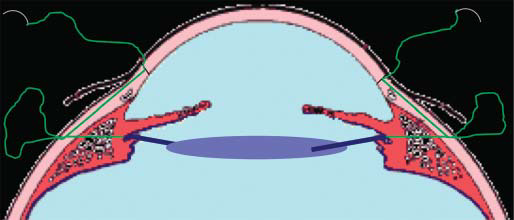
Рис. 1. Схематически изображен этап операции. Проведение нитей, предварительно фиксированных к гаптическим элементам ИОЛ, через склеру и роговицу с выводом иглы и нити через парацентез роговицы.
Fig.1. Schematically depicts the stage of the operation. Carrying out the threads previously fixed to the haptical elements of the IOL, through the sclera and the cornea with the withdrawal of the needle and thread through the paracentesis of the cornea
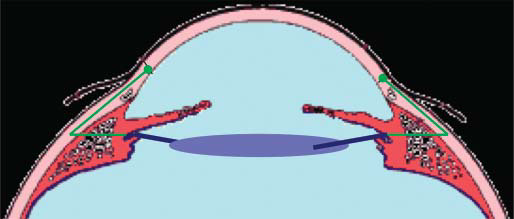
Рис. 2. Схематически изображены затянутые нити, предварительно фиксированные к гаптическим элементам ИОЛ, проведенные через склеру и роговицу. Узел, фиксирующий ИОЛ, расположен в парацентезе роговицы.
Fig. 2. Schematically depicted tightened threads, previously fixed to the haptical elements of the IOL, conducted through the sclera and cornea. The node fixing the IOL is located in the paracentesis of the cornea.
Клинический случай 2. Пациентка Т-ва.,73 года, поступила в плановом порядке для экстракции катаракты левого глаза.
Диагноз: «Зрелая катаракта; сублюксация хрусталика в стекловидное тело левого глаза; начальная возрастная макулодистрофия, сухая форма. Артифакия правого глаза».
Из анамнеза заболевания известно, что 2 года назад пациентке была выполнена ФЭК правого глаза с имплантацией ИОЛ. При осмотре до операции: зрение левого глаза — 0,01 с корр. sph. +13,0 D = 0,7. Поле зрения — в пределах нормы. ВГД — 19 мм рт. ст.
На глазном дне в макулярной зоне — начальная диспигментация, диск зрительного нерва и периферия без грубой патологии. Проведено оперативное лечение катаракты с фиксацией ИОЛ по предложенной авторами методике. В предоперационном периоде с помощью мидриатиков расширен зрачок на левом глазу. Выполнена стандартная обработка операционного поля антисептиком. Установлен векорасширитель. Выполнена местная анестезия путем инсталляции анестетиков, акинезия верхней прямой мышцы.
С помощью алмазного ножа сделано 2 оппозиционных парацентеза на 2 и 8 ч и основной туннельный разрез роговицы 2,5 мм вдоль верхнего лимба на 11 ч. В переднюю камеру левого глаза введены вискоэластические растворы. Под прикрытием вископротекторов капсульным пинцетом вскрыта передняя капсула хрусталика и сформирован капсулорексис диаметром 5 мм. Проведена гидродиссекция ядра хрусталика физиологическим раствором. Наконечником факоэмульсификатора и чоппером ядро разделено на сегменты и поэтапно удалено.
После удаления ядра хрусталика обнаружен значительный дефект цинновых связок на протяжении с 1 до 9 ч (на 250°). В связи с этим было принято решение удалить капсульный мешок. Капсульный мешок был удален с помощью пинцета через разрез 1,5–2,5 мм с сохранением целостности передней гиалоидной мембраны. В переднюю камеру введен вискоэластик.
В проекции иридоцилиарной борозды в 2,5 мм от лимба на 7 ч транссклерально без рассечения конъюнктивы выполнен вкол одной из прикрепленных к нити игл с прохождением ее через всю плоскость зрачка и выколом из склеры и конъюнктивы с помощью инсулиновой иглы-проводника 23-го калибра в 2,5 мм от лимба на 2 ч. С помощью хирургического крючка в основной роговичный разрез выведена нить с последующим ее рассечением. Каждый свободный конец нити фиксирован к соответствующему гаптическому элементу линзы.
Затем ИОЛ с помощью пинцета для мягких линз в сложенном виде имплантирована за радужную оболочку. Линза центрирована в плоскости зрачка путем соответствующего подтягивания нитей, одним концом фиксированных к гаптическим элементам ИОЛ.
Иглой точно в месте выкола из оболочек глаза на 8 ч в проекции иридоцилиарной борозды осуществлен повторный вкол, с проведением иглы интрасклерально, а затем сквозь обе губы соответствующего парацентеза, с выходом из роговицы не полностью. Перехватив иглу за острый конец, хирург вытянул «пятку» с прикрепленной к ней нитью обратным ходом иглы в парацентез, после чего, зафиксировав нить у самого ее выхода из парацентеза хирургическим пинцетом для завязывания, сформировал интракорнеальный узел. Концы нитей, идущие от узла, также были погружены в слои роговицы.
Аналогичным образом фиксирован гаптический элемент ИОЛ на 2 ч. Края парацентезов и основного разреза герметизированы с помощью гидратации сбалансированным физиологическим раствором.
Под конъюнктиву введен раствор антибиотика. Наложена асептическая повязка. Имплантирована заднекамерная ИОЛ, для фиксации использована нить 10-0 Prolene на двух иглах. Операция и послеоперационный период протекали без осложнений.
Острота зрения при выписке на 2-й день после операции — 0,7 н/к (из-за сопутствующих дистрофических изменений на глазном дне). Поле зрения — в пределах нормы. ВГД — 15 мм рт. ст. На глазном дне без динамики.
ЗАКЛЮЧЕНИЕ
Предложенный метод транссклеральной фиксации ИОЛ в иридоцилиарную борозду является малотравматичным и достаточно эффективным, что подтверждается полученными послеоперационными результатами. Разработанная хирургическая методика приводит к быстрой зрительной и социальной реабилитации пациентов, благодаря применению современных технологий малых разрезов и отсутствию после операции швов, требующих последующего снятия. Кроме того, она позволит сохранить зрачковую функцию и избежать значительных послеоперационных осложнений.
Конфликт интересов: отсутствует.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Литература
1. Аветисов С.Э., Липатов Д.В., Федоров А.А. Морфологические изменения при несостоятельности связочно-капсулярного аппарата хрусталика. Вестник офтальмологии. 2002;4: 22–3.
2. Чуднявцева Н.А., Родина Ю.Н. Имплантация мягкой заднекамерной ИОЛ при нарушении капсульной поддержки у больных с травматическим поражением хрусталика и стекловидного тела. Офтальмологический журнал. 2012; 6: 124–7.
3. Кадатская Н.В., Марухненко А.М., Фокин В.П. Результаты имплантации трехчастной интраокулярной линзы с шовной фиксацией в цилиарной борозде. Вестник Оренбургского государственного университета. 2014; 12: 147–51.
4. Slade D.S., Hater M.A., Cionni R.J., Crandall A.S. Ab externo sclera fixation of intraocular lens. J. Cataract. Refract. Surg. 2012; 38 (10):1316–21
Назад в «Готовятся к публикации»
